Foto: Levien Willemse
Wie de roman ‘Het huis met de geesten’ van Isabel Allende heeft gelezen, herinnert zich ongetwijfeld Rosa de Schone. Zij sterft plotseling op raadselachtige wijze, en om de oorzaak vast te stellen voert de huisdokter een obductie uit. De kleine Clara kijkt door een kier in een luik toe en ziet hoe haar zus op de keukentafel ligt, ‘van boven tot onder opengesneden en in een grote slakom haar darmen’. Dergelijke beelden blijven nabestaanden in werkelijkheid bespaard, en toch zullen weinig mensen het prettig vinden dat hun overleden geliefde aan zo’n ingrijpend onderzoek wordt onderworpen.
Obductiecijfers gaan dan ook wereldwijd achteruit, al decennia lang. Halverwege de vorige eeuw werd een obductie uitgevoerd bij dertig tot wel vijftig procent van de mensen die in het ziekenhuis overleden. Dat aantal is gedaald richting de tien procent rond de eeuwwisseling, en de daling zet nog altijd door. Tegenwoordig ligt het obductiecijfer rond de zeven procent. De voornaamste reden: nabestaanden geven geen toestemming.
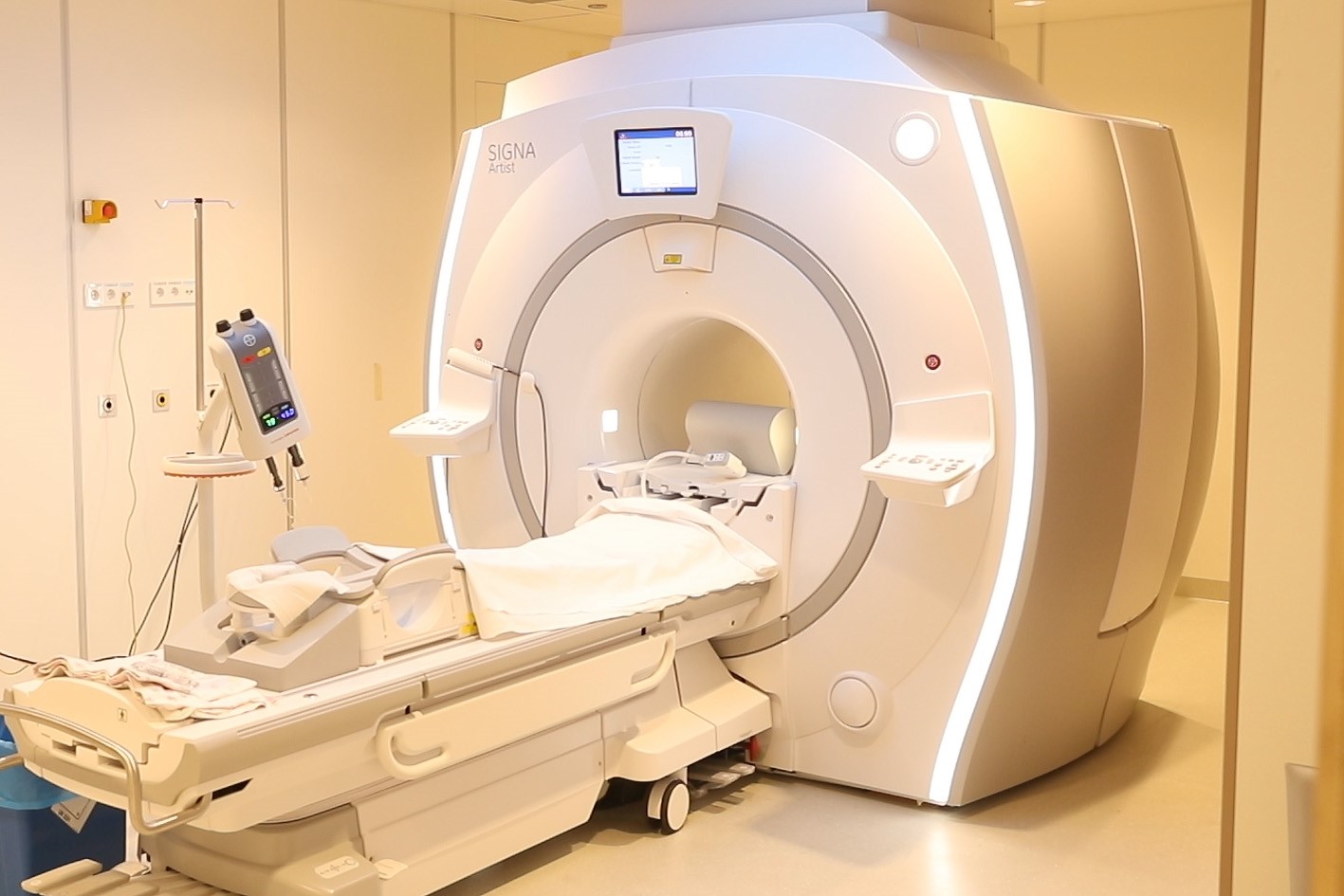
MRI-scan
Om postmortaal onderzoek acceptabeler te maken voor nabestaanden, wordt onderzoek gedaan naar methoden waarbij het lichaam van de overledene (grotendeels) intact blijft: niet- of minimaal invasieve autopsie. Dit gebeurt met behulp van verschillende medische beeldvormende technieken, al dan niet aangevuld door het nemen van biopten.
In het Erasmus MC in Rotterdam is een Minimaal Invasieve Autopsie (MIA) ontwikkeld die bestaat uit een MRI-scan van het hoofd en de romp, een CT-scan van het hele lichaam, biopten van verschillende organen, en aanvullende biopten van afwijkingen die bij de scans zijn aangetroffen. Onderzoek heeft aangetoond dat deze MIA even goede resultaten oplevert als een conventionele obductie.
Eerder toestemming
En dan komt de vervolgvraag: geven nabestaanden daadwerkelijk eerder toestemming voor een MIA dan voor een obductie, en leidt de introductie van de MIA zo tot een toename van het aantal postmortale onderzoeken? Ivo Wagensveld deed hier promotieonderzoek naar. Op 4 maart is hij gepromoveerd op zijn proefschrift: Ziekenhuis implementatie en acceptatie van minimaal invasieve autopsie.
Waarom is het eigenlijk zo belangrijk dat de obductiecijfers omhoog gaan?
“Obductie is om een aantal redenen nuttig. Eén van de belangrijkste daarvan is de kwaliteitsbewaking van de gezondheidszorg. Het is een laatste onderzoek, waarbij gekeken wordt of alle diagnoses zijn gevonden, maar ook of de behandelingen die zijn toegepast de juiste waren, en of daar geen fouten bij zijn gemaakt. Dat betekent niet dat er meteen met een beschuldigend vingertje wordt gewezen naar de behandelend arts. Het is een leerproces.”
Bij een significant deel van de overledenen worden diagnoses gevonden die totaal niet werden verwacht op het moment van overlijden
“Er is de afgelopen decennia een grote verbetering in de diagnostische testen geweest: er zijn veel betere radiologische, histologische en moleculaire testen. De diagnostiek als geheel is sterk verbeterd, en daarom denken veel artsen dat alle diagnoses al tijdens het leven van de patiënt bekend zijn. Maar dat blijkt niet zo te zijn. Bij een significant deel van de overledenen worden diagnoses gevonden die totaal niet werden verwacht op het moment van overlijden. Daarom is het belangrijk dat er nog steeds postmortaal onderzoek wordt gedaan.”
Ivo Wagensveld I Foto: Levien Willemse
Hoe heeft u de mate van acceptatie onderzocht?
“In zekere zin is het heel gemakkelijk: we hebben gekeken naar het aantal overledenen en gekeken bij hoeveel procent van die mensen een obductie werd gedaan. Eén jaar lang waren zowel obductie als minimaal invasieve autopsie mogelijk. Het totaal aantal postmortale onderzoeken in dat jaar hebben we vergeleken met de jaren daarvoor, waarin geen MIA mogelijk was.”
“We hebben daarbij twee groepen onderscheiden, West-Europese mensen en niet-westerse allochtonen. Het was helemaal niet zo makkelijk om dat onderscheid te maken, het ging om tienduizenden overledenen. Uiteindelijk heeft de computer met behulp van een zelflerend mechanisme beslist wat een westerse en wat een niet-westerse achternaam was.”
“Dat heeft één van de belangrijkste conclusies van het onderzoek opgeleverd. In het jaar dat de MIA beschikbaar was, was de acceptatie van postmortale onderzoeken door de niet-westerse groep helemaal gelijk aan die bij de westerse groep. Terwijl er in alle jaren daarvoor een significant verschil was tussen westerse mensen en niet-westerse mensen.”
Waarom is dat onderscheid belangrijk?
“De studie is in Rotterdam opgezet, waar een groot deel van de bevolking van niet-westerse afkomst is. Het was eigenlijk al bekend, en onze studie bevestigt dat, dat niet-westerse mensen, mensen met een moslim-achtergrond bijvoorbeeld, maar ook joden, een obductie veel minder vaak toestaan. Zo weinig dat het bijna niet voorkomt in het Erasmus MC. Het overgrote deel van de obducties wordt gedaan bij west-Europeanen.”
“En dan kun je zeggen: dat is dan zo, ze willen het niet. Maar als bepaalde bevolkingsgroepen onder-gerepresenteerd zijn bij obducties, is er veel minder bekend over de gezondheidsproblemen en doodsoorzaken die in die groepen voorkomen. En dat heeft gevolgen voor de hoeveelheid geld die wordt geïnvesteerd in onderzoek naar doodsoorzaken, op bevolkingsniveau. Ik denk dat dat een groot probleem is, waar vrijwel geen aandacht voor bestaat.”
Westerlingen lijken niet makkelijker toestemming te geven voor een MIA. Hoe verklaart u dat?
“Dat is lastig te zeggen, er zijn verschillende verklaringen mogelijk. Misschien vinden westerse mensen het invasieve karakter van een obductie helemaal geen probleem. Ik denk eigenlijk niet dat dat zo is. Eerder het omgekeerde: als er toestemming wordt gevraagd voor postmortaal onderzoek, dan deinzen mensen daar meteen voor terug. Of het nou invasief is of niet, het hele idee, dat er nog wat moet gebeuren met je man of vrouw of kind, dat is eng. Mensen hebben daar vervelende associaties bij.
In de enquêtes wordt ‘oorzaak van overlijden is bekend’ het meest genoteerd als reden voor nabestaanden om toestemming te weigeren. En dat is ook de meest voorkomende reden voor dokters om geen toestemming te vragen. Leggen dokters de nabestaanden dat antwoord niet gewoon in de mond?
“Ik denk dat dat precies het probleem is. Dokters hebben zo’n belangrijke rol in het gesprek met de nabestaanden, dat de overwegingen die de dokter heeft, door hen klakkeloos worden overgenomen. Dus als de dokter het belang niet inziet van postmortaal onderzoek, dan zullen de nabestaanden het zeker niet anders zien. Ik denk dat de reden dat obducties steeds minder worden uitgevoerd, voor een groot deel bij de dokters ligt.”
“Dat is een belangrijke uitkomst van ons onderzoek. Geen conclusie, eigenlijk, maar een gevoel, want op grond van onze gegevens kunnen we het niet bewijzen. Ik ben zelf ook nooit bij zo’n gesprek aanwezig geweest. We hebben dat wel aangeboden aan dokters, maar in de praktijk bleek het lastig te zijn om daar op het laatste moment bij geroepen te worden.”
“Het verklaart in ieder geval waarom de introductie van de MIA er niet voor zorgt dat westerlingen vaker toestemming geven voor postmortaal onderzoek. En blijkbaar vormt het invasieve karakter van een obductie voor niet-westerse mensen een extra drempel, naast de sturing door de dokter. Hun keuze wordt daarom wel beïnvloed door de mogelijkheid van een MIA.”
Zijn dokters bang dat er fouten worden gevonden, en dat ze verwijten zullen krijgen?
“Eigenlijk hoor je nooit dat een dokter verwijten krijgt op basis van een obductie. Natuurlijk worden er fouten gevonden, maar die worden gebruikt om leerdoelen uit op te maken. Niet om dokters te royeren of zoiets. In Nederland valt de angst daarvoor ook redelijk mee. Ik heb hier veel over gesproken met dokters, en ik heb eigenlijk nooit iemand horen zeggen: nee, we doen het niet, want we zijn bang. Nou denk ik ook dat ze dat niet snel zouden toegeven, maar het is wel een realistisch beeld. Hier in Nederland is het niet de cultuur dat dokters voor de rechter worden gesleept. In het buitenland komt dat meer voor, je leest in de literatuur wel dat de ‘fear of litigation’ in het buitenland een rol speelt. In Nederland is dat nauwelijks het geval.”
U stelt voor om het gesprek over een postmortaal onderzoek niet door de eigen dokter, maar door een patholoog te laten voeren. Kunnen pathologen dat eigenlijk wel, praten met nabestaanden?
“De oplossing die mij voor ogen staat, is een speciaal team dat nabestaanden om toestemming vraagt. Samengesteld uit mensen die daar geschikt voor zijn. Er zijn zeker wel pathologen die met nabestaanden kunnen praten. Maar niet iedere patholoog kan dat. En trouwens, ook niet iedere radioloog, en ook niet iedere dokter.”
“Dus als je zo’n plan zou uitvoeren, moet je de juiste mensen selecteren. Het is heel belangrijk dat de mensen die om toestemming vragen, het belang van het onderzoek inzien. En ze moeten er veel kennis van hebben, zodat ze goed antwoord kunnen geven op de vragen van nabestaanden. En inderdaad, ze moeten ook inlevingsvermogen hebben.”


